CDCが周産期にC型肝炎ウイルス(HCV:hepatitis C virus)に曝露した乳児と小児に対してのHCV検査の推奨を公開しているので紹介する1)。
背景
[C型肝炎ウイルス]
- HCVはフラビウイルス科に属する一本鎖RNAウイルスであり、少なくとも7つの遺伝子型がヒトに感染することが知られている。それらは地理的な広がりや治療への影響が異なっている。世界のHCV感染症(HCVによる急性および慢性感染症)の約90%が遺伝子型1、2、3、4によるものであり、米国では、遺伝子型1が最も多い。
- HCVは、肝臓の炎症を引き起こし、時間の経過とともに進行性の線維症、肝硬変、肝細胞癌に進行することがある。
- HCVは血液媒介病原体であり、米国において最も一般的な伝播様式は注射薬物使用である。妊娠中と出産中にそれぞれ胎児と新生児に感染することもある。あまり一般的ではない感染経路には、性的接触、医療処置、医療現場での針刺し、入れ墨、感染性の血液で汚染された物品の共有などがある。
[C型肝炎の疫学]
- 2021年には合計5,023人の急性C型肝炎の症例がCDCに報告され、これは10万人あたり1.6人の割合である。しかし、過少報告と過少確認はよくあることなので、CDCは2021年に約69,800人(95% CI=55,300~238,100)の急性感染症が発生したと推定している。
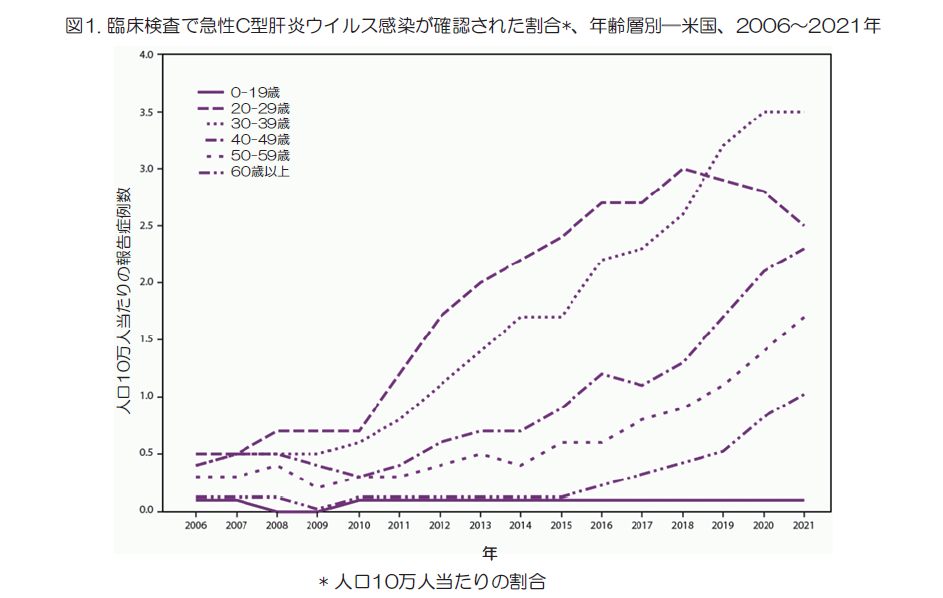
- その発生率は2010年以来毎年増加しており、20~39歳の間で最も高く、急性感染症の症例の約52%を占めている(図1)。
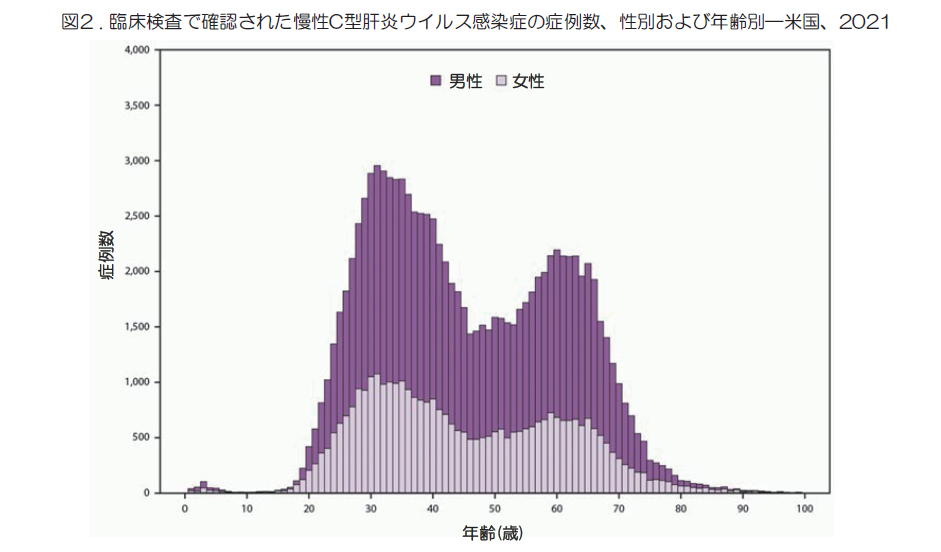
- 急性感染症の増加により、現在新たに報告される慢性感染症の症例は20~39歳で最も多くなっている(図2)。
[HCVの周産期感染]
- 109件の論文の系統的レビューとメタ分析によると、HCV RNAが検出可能なHCV抗体陽性の妊婦による周産期感染のリスクは、HIV感染がない場合には5.8%(95%CI=4.2%~7.8%)であり、HIV重複感染のコントロールが不十分な患者では10.8%(95%CI=7.6%~15.2%)であった。
- HCV RNAが検出される前に治癒した可能性のある感染症を補正した3つの前向きコホートの1,749人の小児を含むデータの統計的再分析によると、HIV陰性の妊婦での全体的な周産期の感染率は7.2%(95%CI=5.6%~8.9%)であり、HIV重複感染のコントロールが不十分な患者では12.1%(95%CI=8.6%~16.8%)であった。この研究ではまた、HCVの周産期感染の24.8%が子宮内早期、66%が子宮内後期、9.3%が分娩中に発生すると推定している。
[母親のHCV感染症が妊娠および新生児の転帰に及ぼす影響]
- HCV感染症が妊娠、出産、新生児の転帰に及ぼす影響に関するデータは様々である。しかし、妊娠糖尿病および妊娠による肝内胆汁うっ滞のリスク増加がHCV感染症と関連していることが一貫して示されている。
- 4,185,414人の参加者(うち5,094人がHCV感染者)を対象としたHCV感染後の出生転帰のメタ分析では、母体のHCV感染症と子宮内発育遅延および低出生体重との間に統計的に有意な関連性が見出された。
- 出生証明書データを使用したワシントンでの集団ベースのコホート研究では、HCVに感染した母親506人と、HCV陰性の母親2,022人およびHCV陰性で薬物使用が知られている母親1,439人とを比較した。周産期にHCV曝露した乳児は、出生体重が低く、在胎週数の割に小さく、新生児集中治療室に入院し、人工呼吸を受ける可能性が高かった。さらに、HCV感染症のない薬物使用の母親コホートと比較して、HCV感染症のある母親コホートでは、人工呼吸器を
必要とする新生児集中治療室入院の乳児がいる可能性が高かった。 - 別の研究では、HCVに感染している妊婦では、HCVに感染していない妊婦に比べて、有害な神経学的転帰を伴う乳児が生まれる確率が約22%高いことが示された(オッズ比=1.22;95%CI=1.03~1.44)。
[周産期に感染したHCV感染症の臨床的特徴と自然史]
- 周産期に感染したHCV感染症の小児では、通常、5歳までに20~40%の小児において自然に感染が消失する(つまり、治療を行わずに感染が解消し、ウイルスが検出されなくなる)。
- 現在感染している生後36か月未満の乳児106人を分析した最近の研究では、57.3%が3歳までに治癒し、65.9%が5歳までに治癒した。
周産期にHCV曝露した乳児および小児に対するC型肝炎検査のCDC推奨(図3)
- CDCは、「現在HCV感染症の妊婦」もしくは「HCV感染症の可能性のある妊婦」から生まれたすべての乳児および小児へのHCV検査を推奨している。
- 現在HCV感染症を罹患している妊婦はHCV RNAが検出可能である。HCV抗体が陽性であるが、HCV RNAの結果が得られない場合、妊婦は感染している可能性があると考えられる。

[HCV RNAの核酸増幅検査]
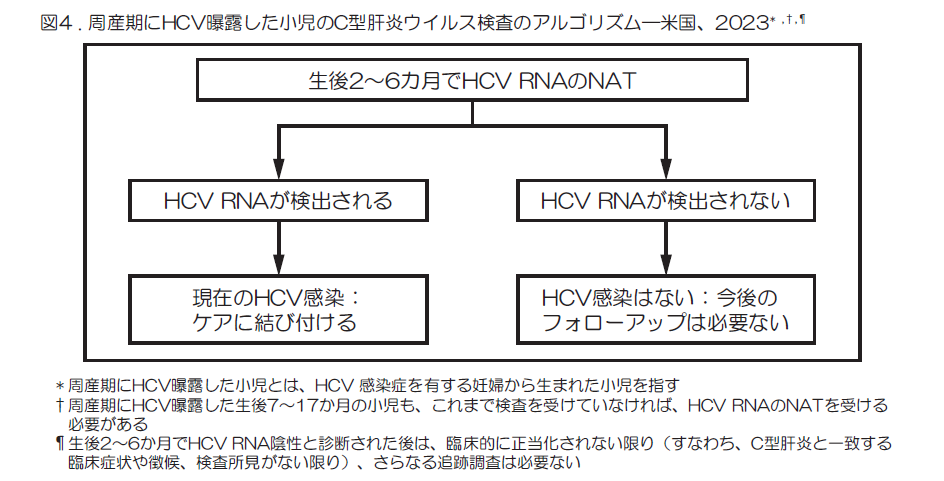
- 慢性HCV感染症を発症する可能性のある小児を特定するために、周産期にHCV曝露した乳児は、生後2~6か月の時点でHCV RNAの核酸増幅検査(NAT:nucleic acid test)[註釈1]を受けるべきである(図4)。
- HCV RNAが検出された乳児は、小児C型肝炎管理の専門知識を持つ医療提供者と相談して管理する必要がある。
- HCV RNAが検出されない乳児については、臨床的に必要でない限り、さらなる追跡調査は必要ない。
- 周産期にHCV曝露し、これまでに検査を受けていない生後7~17か月の乳児および小児は、HCV RNAのNATを受ける必要がある。
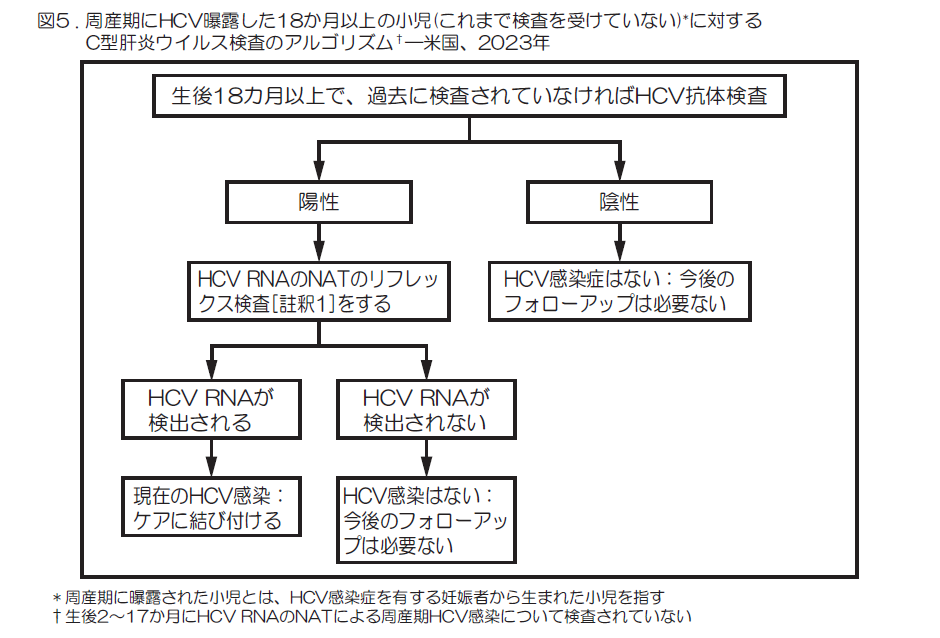
- 周産期にHCV曝露し、これまでに検査を受けていない生後18か月以上の小児は、HCVのリフレックス検査[註釈2]を受ける必要がある(図5)。
[エビデンスの概要]
- 生殖可能年齢の人のC型肝炎罹患率は増加しており、その結果、妊娠中のC型肝炎罹患率も増加している。しかし、12件の研究データの系統的レビューによると、周産期にHCV曝露した乳児および小児のうち、HCV感染の検査をうけているのは僅か30.1%であることが示されている。
- HCV曝露した乳児の周産期感染率は最大7%であり、現在感染している小児の大部分は診断されず、追跡調査も受けていない。あるサーベイランス研究では、HCV曝露した乳児のうち HCV 感染の検査を受けたのは16%のみであり、現在のHCV感染症のほとんどの小児は特定されていないことが示されている。
- 周産期HCV感染症の検査に関連する最も一般的な有害性は、検査結果の解釈に関連している。それには「間欠的または一過性のウイルス血症」「偽陽性の抗体結果」「偽陰性の抗体結果」「検査の費用」「偏見」などが含まれる。しかし、現在 HCV RNA検査に使用されているNATは周産期HCV感染の診断に感度と特異度が高い。
- 周産期HCV感染症を生後2~6か月で早期に診断することは、慢性C型肝炎合併症による罹患率と死亡率を防ぐ上で費用対効果が高く、費用を節約できる。その結果、検査することの利点は、有害性を上回ると判断される。
[註釈1]
核酸増幅検査(NAT:nucleic acid test)は遺伝子の一部の核酸を抽出し、その核酸を増幅して、それを検出することで遺伝子の有無を確認する検査法のことである。PCR検査もNATの一つである。
[註釈2]
HCVのリフレックス検査(reflex testing):HCV抗体検査を実施し、その結果が陽性となった場合、同じ検体を用いてHCV RNA検査を引き続いて迅速に実施すること
文献
-
- Panagiotakopoulos L, et al. CDC Recommendations for Hepatitis C Testing Among Perinatally Exposed Infants and Children ̶ United States, 2023
https://www.cdc.gov/mmwr/volumes/72/rr/pdfs/rr7204a1-H.pdf
- Panagiotakopoulos L, et al. CDC Recommendations for Hepatitis C Testing Among Perinatally Exposed Infants and Children ̶ United States, 2023
矢野 邦夫
浜松市感染症対策調整監
浜松医療センター感染症管理特別顧問








